Hur ett koronavirusvaccin skapas och kan det stoppa en pandemi
Hälsa / / December 28, 2020

Populär vetenskap utgåva om vad som händer inom vetenskap, teknik och teknik just nu.
Dussintals bioteknikföretag och forskningsinstitut tävlar mot pandemin för att skapa olika vaccinalternativ för det nya coronaviruset SARS - CoV - 2. Vi räknar ut vilka tekniker som används för att utveckla dem, hur lång tid tar det tills det ögonblick då COVID-19 kan vaccineras och om det framtida vaccinet kan stoppa pandemisk.
Varje gång mänskligheten står inför en ny infektion startar tre raser samtidigt: för ett läkemedel, ett testsystem och ett vaccin. Föregående vecka i Ryssland börjadeRospotrebnadzor Scientific Center började testa ett vaccin mot ett nytt koronavirus anti-coronavirus-vaccinförsök på djur och i USA redan på människorNIH klinisk prövning av utredningsvaccin för COVID-19 börjar. Betyder detta att segern över epidemi stänga?
Enligt WHO förklarade cirka 40 laboratorier i världenUTKAST landskap av COVID - 19 kandidatvacciner - 20 mars 2020 att de utvecklar vacciner mot koronavirus. Och trots att det finns tydliga ledare bland dem - till exempel det kinesiska företaget CanSino Biologics, som fick
RECOMBINANT NOVEL CORONAVIRUS VACCINE (ADENOVIRUS TYPE 5 VECTOR) GODKÄND FÖR KLINISK FÖRSÖK tillstånd för mänskliga prövningar och amerikanska Moderna, som redan har startat dem, är nu svårt förutsäga vilket företag som kommer att vinna denna tävling, och viktigast av allt, om vaccinutvecklingen kommer att övergå spridningen coronavirus. Framgång i detta lopp beror inte minst på valet av vapen, det vill säga på principen som vaccinet bygger på.Ett dött virus är ett dåligt virus
I skolböcker skriver de vanligtvis att en död eller försvagad patogen används för vaccinationer. Men denna information är något föråldrad. ”Inaktiverad (” dödad ”). - Ungefär. N + 1.) Och försvagad (försvagad. - Ungefär. N + 1.) Vacciner uppfanns och introducerades i mitten av förra seklet, och det är svårt att betrakta dem som moderna, - förklarar i samtal med N + 1 Olga Karpova, chef för avdelningen för virologi, biologiska fakulteten, Moskva statsuniversitet Lomonosov. - Det är dyrt. Det är svårt att transportera och lagra, många vacciner når de platser där de behövs (om vi till exempel talar om Afrika) i en stat där de inte längre skyddar någon. "
Dessutom är det inte säkert. För att få en hög dos av de "dödade" virus, är det först nödvändigt att skaffa stora mängder levande, och detta ökar kraven på laboratorieutrustning. Då måste den neutraliseras - för detta använder de till exempel ultraviolett eller formalin.
Men var är garantin att bland de många "döda" viruspartiklarna inte finns mer som kan orsaka sjukdom?
Med en försvagad patogen är det ännu svårare. För att försvaga nu tvingas viruset att mutera, och sedan väljs de minst aggressiva stammarna. Men detta ger ett virus med nya egenskaper, och inte alla kan förutsägas i förväg. Återigen, var är garantin för att viruset, en gång inuti kroppen, inte kommer att fortsätta att mutera och producera "avkomma" ännu mer "ond" än originalet?
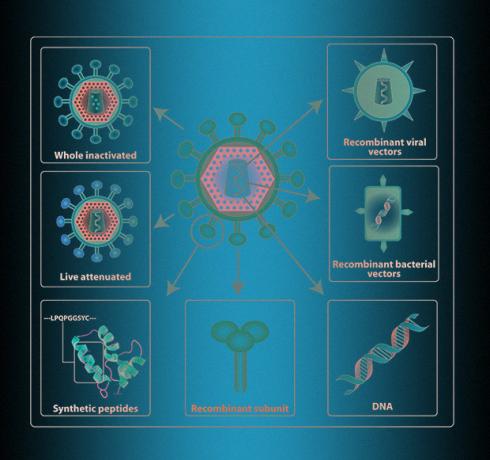
Därför används både "dödade" och "inte dödade" virus sällan idag. Bland exempelvis moderna influensavacciner är "försvagade patogener"Nästa generations influensavacciner: möjligheter och utmaningar i minoritet - endast 2 av 18 vacciner som godkänts i Europa och USA senast 2020 är utformade på detta sätt. Av mer än 40 vaccinprojekt mot koronavirus är endast ett organiserat enligt denna princip - Indian Institute of Serum är engagerad i det.
Dela och vaccinera
Det är mycket säkrare att introducera immun systemet inte med hela viruset utan med en separat del av det. För att göra detta måste du välja ett protein genom vilket en persons "interna polis" kan känna igen viruset korrekt. Som regel är det ett ytprotein, med hjälp av vilket patogenen tränger in i cellerna. Då måste du få lite cellkultur för att producera detta protein i industriell skala. Detta görs med hjälp av genteknik, varför sådana proteiner kallas genetiskt konstruerade eller rekombinanta.
"Jag tror att vacciner måste vara rekombinanta och inget annat", säger Karpova. - Dessutom måste detta vara vacciner på bärare, det vill säga virusets proteiner måste vara på någon form av bärare. Faktum är att de i sig själva (proteiner) inte är immunogena. Om proteiner med låg molekylvikt används som ett vaccin, kommer de inte att utveckla immunitet, kroppen reagerar inte på dem, så bärarpartiklar är absolut nödvändiga.
Forskare från Moskva State University föreslår att man använder tobaksmosaikviruset som en sådan bärare.Tobaksmosaikvirus - "Wikipedia" (förresten, detta är det allra första virus som människor upptäcker). Det ser vanligtvis ut som en tunn pinne, men vid uppvärmning har den formen av en boll. "Den är stabil, den har unika adsorptionsegenskaper, den lockar proteiner till sig själv", säger Karpova. "På ytan kan du placera små proteiner, själva antigenerna." Om du täcker tobaksmosaikviruset med koronavirusproteiner, blir det för kroppen en imitation av en viral partikel SARS-CoV-2. ”Tobaksmosaikviruset,” konstaterar Karpova, “är ett effektivt immunstimulerande medel för kroppen. Samtidigt, eftersom växtvirus inte kan infektera djur, inklusive människor, gör vi en helt säker produkt. "

Säkerheten för olika metoder associerade med rekombinanta proteiner har gjort dem till de mest populära - åtminstone ett dussin företag försöker nu få ett sådant protein till koronaviruset. Dessutom använder många andra bärarvirus - till exempel adenovirala vektorer eller till och med modifierade "levande" mässling- och smittkoppsvirus som infekterar mänskliga celler och förökas där tillsammans med proteiner från coronavirus. Dessa metoder är dock inte de snabbaste, eftersom det är nödvändigt att etablera in-line produktion av proteiner och virus i cellkulturer.
Nakna gener
Proteinproduktionssteget i cellodling kan förkortas och accelereras genom att kroppens celler producerar virala proteiner på egen hand. Genterapivacciner fungerar enligt denna princip - ”naken” genetiskt material - viralt DNA eller RNA - kan sättas in i mänskliga celler. DNA injiceras vanligtvis i celler med hjälp av elektroporering, det vill säga, tillsammans med injektionen, får en person en lätt urladdning, vilket leder till att cellmembranets permeabilitet ökar och DNA-strängar kommer in. RNA levereras med lipidvesiklar. På ett eller annat sätt börjar celler producera ett viralt protein och demonstrera det för immunsystemet, vilket utvecklar ett immunsvar även i frånvaro av ett virus.
Denna metod är ganska ny, det finns inga vacciner i världen som skulle fungera på denna princip.
Ändå försöker sju företag samtidigt, enligt WHO, att göra ett vaccin mot coronavirus baserat på det. Detta är vägen som Moderna Therapeutics, den amerikanska ledaren i vaccinloppet, tog. Han valdes också för sig själva av ytterligare tre deltagare i loppet från Ryssland: det vetenskapliga centrumet "Vector" i Novosibirsk (enligt Rospotrebnadzor kontrollerar han så många vaccindesignerna samtidigt, och en av dem bygger på RNA), Biocad och det vetenskapliga och kliniska centrumet för precision och regenerativ medicin i Kazan.
"I princip är det inte så svårt att skapa ett vaccin", säger Albert Rizvanov, chef för centret, professor vid institutionen för genetik vid Institute of Fundamental Medicine and Biology vid Kazan Federal University. "Genterapeutiska vacciner är snabbast när det gäller utveckling, eftersom det räcker för att skapa en genetisk konstruktion." Vaccinet, som arbetas på vid centrumet, ska skjuta på flera mål samtidigt: en DNA-sträng med flera virala gener injiceras i celler samtidigt. Som ett resultat producerar celler inte ett virusprotein utan flera samtidigt.
Enligt Rizvanov kan dessutom DNA-vacciner vara billigare än andra i produktion. "Vi är i princip som Space X", skämtar forskaren. - Vår prototyputveckling kostar bara några miljoner rubel. Prototypning är dock bara toppen av isberget, och testning med ett levande virus är en helt annan ordning. ”
Vicissitudes and Tricks
När vacciner omvandlas från teoretisk utveckling till forskningsobjekt börjar hinder och begränsningar växa som svampar. Och finansiering är bara ett av problemen. Enligt Karpova har Moskva State University redan ett prov av vaccinet, men ytterligare testning kräver samarbete med andra organisationer. I nästa steg planerar de att testa säkerhet och immunogenicitet, och detta kan göras inom universitetets väggar. Men så snart du behöver utvärdera vaccinets effektivitet måste du arbeta med patogenen, och detta är förbjudet i utbildningsinstitutionen.
Dessutom kommer speciella djur att krävas. Faktum är att vanliga laboratoriemöss inte blir sjuka med alla humana virus, och bilden av sjukdomen kan också vara väldigt annorlunda. Därför testas vacciner ofta i illrar. Om målet är att arbeta med möss behövs genetiskt modifierade möss, vilket bära på sina celler exakt samma receptorer som koronaviruset "klamrar sig fast" i kroppen patienten. Dessa möss är inte billigaAce2 KONSTITUTIV KNOCKOUT (tio eller två tiotusentals dollar per rad). Det är sant att du ibland kan spara pengar - köpa bara några få individer och odla dem i laboratoriet - men detta förlänger det prekliniska testfasen.

Och om vi fortfarande kan lösa finansieringsproblemet förblir tiden en oöverstiglig svårighet. Rizvanov sa att vacciner brukar ta månader och år att utvecklas. ”Sällan mindre än ett år, vanligtvis mer”, säger han. Chefen för Federal Medical and Biological Agency (de utvecklar ett vaccin baserat på ett rekombinant protein) föreslog Veronika SkvortsovaFMBA i Ryssland kommer att få de första testresultaten av prototypkoronavirusvacciner i juni 2020att det färdiga vaccinet kan dyka upp om 11 månader.
Det finns flera steg där processen kan påskyndas. Den mest uppenbara är utvecklingen. Det amerikanska företaget Moderna har tagit ledningen eftersom det har utvecklat mRNA-vacciner under lång tid. Och för att göra en till hade de nog av det nya virusets avkodade genom. Ryska lag från Moskva och Kazan har också arbetat med sin teknik i flera år och förlitar sig på resultaten av tester av sina tidigare vacciner mot andra sjukdomar.
Idealet skulle vara en plattform som låter dig snabbt skapa ett nytt vaccin från en mall. Forskare från Moskvas statsuniversitet kläcker ut sådana planer.
”På ytan av vår partikel”, säger Karpova, “kan vi placera proteiner från flera virus och skydda mot COVID-19, SARS och MERS samtidigt. Vi tror till och med att vi kan förhindra sådana utbrott i framtiden. Det finns 39 koronvirus, några av dem är nära mänskliga koronavirus, och det är helt klart vad det är att övervinna artbarriären (hoppa över ett virus från fladdermöss till människor. - Ungefär. N + 1.). Men om det finns ett vaccin som Lego kan vi sätta på det proteinet från något virus som har sitt ursprung någonstans. Vi kommer att göra detta inom två månader - vi kommer att ersätta eller lägga till dessa proteiner. Om ett sådant vaccin hade funnits i december 2019 och människor hade vaccinerats åtminstone i Kina, skulle detta inte ha spridit sig ytterligare. "
Nästa steg är preklinisk testning, det vill säga arbete med försöksdjur. Det är inte den längsta processen, men den kan vinnas på dess bekostnad när den kombineras med kliniska prövningar på människor. Det var precis vad Moderna gjorde - företaget begränsade sig till en snabb säkerhetskontroll och gick direkt till mänsklig forskning. Det är dock värt att komma ihåg att läkemedlet hon försöker är ett av de säkraste. Eftersom Moderna inte använder virus eller rekombinanta proteiner är det mycket liten chans att de frivilliga får biverkningar - immunsystemet har helt enkelt inget att aggressivt reagera på. Det värsta som kan hända är att vaccinet är ineffektivt. Men detta återstår att verifiera.
Men framställningen av vacciner är tydligen inte ett begränsande steg. "Detta är inte mer komplicerat än den vanliga biotekniska produktionen av rekombinanta proteiner", förklarar Rizvanov. Enligt honom kan växten producera en miljon doser av ett sådant vaccin på några månader. Olga Karpova ger en liknande uppskattning: tre månader för en miljon doser.
Behöver du ett vaccin?
Huruvida det är värt att skära ner på kliniska prövningar är en kritisk punkt. För det första är det en långsam process i sig. I många fall måste vaccinet administreras i flera steg: om viruset inte multipliceras av sig själv i kroppen utsöndras det snabbt och dess koncentration är otillräckligAvian Influenza A Virus Pandemic Beredness and Vaccine Developmentför att framkalla ett allvarligt immunsvar. Därför tar även ett enkelt effektivitetstest åtminstone flera månader, och läkare kommer att övervaka vaccinets säkerhet för volontärernas hälsa under ett helt år.
För det andra är COVID-19 just det fallet när det verkar opraktiskt att påskynda mänskliga prövningar för många.
Dödligheten från sjukdomen i dag uppskattas till några procent, och detta värde kommer sannolikt att minskas ytterligare så snart det blir klart hur många som har lidit sjukdomen utan symtom. Men om vaccinet uppfinns nu måste vaccinet administreras till miljontals människor, och även små biverkningar kan leda till att antalet sjukdomar och dödsfall kan jämföras med själva infektionen. Och det nya koronaviruset är långt ifrån "arg" nog att, enligt Rizvanovs ord, "helt kasta bort alla säkerhetshänsyn." Forskaren tror att i den nuvarande situationen, den mest effektiva karantän.
Enligt Karpova finns det emellertid inget brådskande behov av ett vaccin inom en snar framtid. "Det finns inget behov av att vaccinera människor under en pandemi, detta är inte i linje med epidemiska regler", förklarar hon.
Galina Kozhevnikova, chef för institutionen för infektionssjukdomar vid RUDN-universitetet, håller med henne. ”Under en epidemi rekommenderas ingen vaccination alls, inte ens den planerade, som ingår i vaccinationsschemat. Eftersom det inte finns någon garanti för att en person inte befinner sig i inkubationsperioden, och om den gäller just nu vaccin, biverkningar och minskad effektivitet av vaccinet är möjliga, säger Kozhevnikova och svarar på frågan N + 1.
Det finns fall, tillade hon, när en nödvaccination är nödvändig av hälsoskäl, i en situation när det gäller liv och död. Till exempel under utbrottet av mjältbrand i Sverdlovsk 1979 vaccinerades alla, tusentals människor vaccinerades omedelbart och 1959 i Moskva under ett utbrott av kopparKokorekin, Alexey Alekseevich - "Wikipedia" från Indien av konstnären Alexey Kokorekin.
”Men koronaviruset är absolut inte en sådan historia. Från vad som händer ser vi att denna epidemi utvecklas enligt de klassiska lagarna för akut andningssjukdom, säger Kozhevnikova.
Således är vaccinutvecklare alltid i en besvärlig situation. Även om det inte finns något virus är det nästan omöjligt att skapa ett vaccin. Så snart viruset dök upp visar det sig att det borde ha gjorts i förrgår. Och när det går tillbaka tappar tillverkarna sina kunder.
Dock måste ett vaccin ges. Detta har inte hänt under tidigare utbrott av koronavirusinfektioner - både MERS och SARS slutade för snabbt och forskning förlorade finansiering. Men om SARS-fall inte har observerats i världen sedan 2004, är det sista fallet med MERS daterat 2019, och ingen kan garantera att utbrottet inte kommer att återkomma. Dessutom kan ett vaccin mot tidigare infektioner utgöra en strategisk plattform för framtida vaccinutveckling.
Karpova konstaterar att även efter förfallet av denna bloss covid-19 en annan är möjlig. Och i det här fallet bör staten ha ett vaccin redo. "Detta är inte den typ av vaccin som alla människor kommer att vaccineras med som influensa", säger hon. "Men i en nödsituation med ett nytt utbrott bör staten ha ett sådant vaccin, liksom ett testsystem."
Läs också🧐
- Hur kommer coronaviruspandemin att utvecklas och hur kommer den att sluta
- Varför är rykten om att det nya koronaviruset föddes upp i ett laboratorium fel
- 5 viktiga frågor om livet under koronavirusepidemin